Characterization of secondary acute peritonitis according to the Mannheim scale subjected to surgical treatment in the General Surgery Service at the Hospital Central del Instituto de Previsión Social in the year 2020
Main Article Content
Abstract
Introduction: secondary peritonitis, whether localized or generalized, is an entity capable of generating a systemic inflammatory response syndrome, which results in, despite the multiple advances in diagnosis, surgical procedures, antibiotic therapy and intensive care, it still presents indices of high morbidity and mortality, the latter, globally, is around 20 - 35%. In the Hospital Central del Instituto de Previsión Social, approximately 20-25 monthly cases of peritonitis are treated surgically, the main origins being appendicular, colonic, biliary, gastric, and intestinal.
Objective: to characterize the cases of secondary acute peritonitis according to the Mannheim Index who underwent surgical procedures at the Hospital Central del Instituto de Previsión Social, from January 2020 to December 2020.
Methodology: descriptive, retrospective, cross-sectional study, non-probabilistic sampling.
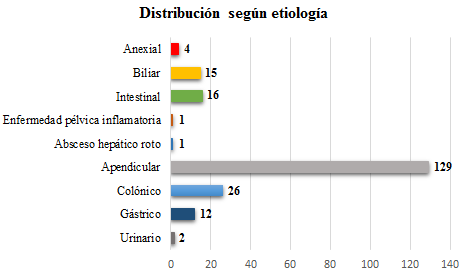
Results: 206 patients with secondary acute peritonitis were included, the average age was 49 years, the incidence in females is 45.63% and in males 54.37%, mortality was 16.5%. . The most frequent etiology is that of appendicular origin followed by that of colonic origin. Mortality was higher in cases of colonic origin. Patients with a Mannheim Index greater than 26 had a mortality rate of 50%.
Conclusion: the average age of the study population was 45 years and it is observed more frequently in the male sex. The most frequent etiology was that of appendiceal origin. Mortality is relatively low. Patients with a Mannheim index above 26 have a higher risk of mortality. Mortality is higher in cases of secondary acute peritonitis whose etiology is colonic. Patients with underlying neoplastic pathology represent a low number.
Article Details

This work is licensed under a Creative Commons Attribution 4.0 International License.
Usted es libre de:
- Compartir: copiar y redistribuir el material en cualquier medio o formato para cualquier propósito, incluso comercialmente.
- Adaptar: remezclar, transformar y construir a partir del material para cualquier propósito, incluso comercialmente.
- La licenciante no puede revocar estas libertades en tanto usted siga los términos de la licencia
Bajo los siguientes términos:
- Atribución: Usted debe dar crédito de manera adecuada, brindar un enlace a la licencia, e indicar si se han realizado cambios. Puede hacerlo en cualquier forma razonable, pero no de forma tal que sugiera que usted o su uso tienen el apoyo de la licenciante.
- Compartir igual: — Si remezcla, transforma o crea a partir del material, debe distribuir su contribución bajo la misma licencia del original.
- No hay restricciones adicionales — No puede aplicar términos legales ni medidas tecnológicas que restrinjan legalmente a otras a hacer cualquier uso permitido por la licencia.
References
Kumar V, Abul AA, Aster JC. Robbins Patología Humana. 10th. ed. Amsterdam: Elsevier; 2018.
Latarjet M, Ruiz Liard A. Anatomia Humana. 5th. ed. Tomo. 2. Buenos Aires: Médica Panamericana; 2019.
Townsend CM, Beauchamp RD, Evers BM, Mattox KL. Sabiston Tratado de cirugía: fundamentos Biológicos de la Práctica Quirúrgica Moderna. 20th. ed. Amsterdam: Elsevier; 2018.
Pantoja Pachajoa DA, Bruno MA, Parodi M, Viscido G, Mandojana F. Patología apendicular: de lo frecuente a lo infrecuente. Methodo. 2017 [citado 27 de diciembre de 2021];2(4):126-128. Disponible en: https://methodo.ucc.edu.ar/index.php/methodo/article/view/55
Vinueza Aguay G, Gallegos Ponce C, Morales López G. Diagnóstico histopatológico de la apendicitis aguda en el Hospital Regional Docente Ambato 2015. Investigación y Desarrollo [Internet]. [citado 19 de noviembre de 2021]. 2016;10(1):12-18. Disponible en: https://revistas.uta.edu.ec/erevista/index.php/dide/article/view/168/2119
Sedano Carlos, Lizano Leo, Balbin Javier, Condor Ivan, Atencio Joel, Villalba Carlos. Eficacia del Índice de Mannheim en pacientes con peritonitis secundaria de un hospital de Huancayo, Perú. Rev Med Hered [Internet]. 2019 Ene [citado 2023 Jun 23] ; 30( 1 ): 12-19. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1018-130X2019000100003&lng=es. 7. Ávila MJ, García-Acero M. Apendicitis aguda: revisión de la presentación histopatológica en Boyacá, Colombia. Rev Colomb Cir. [Internet]. [citado 18 de noviembre de 2021]. 2015;30(2):125-30. Disponible en: https://www.revistacirugia.org/index.php/cirugia/article/view/338/311
Arias-Moreno R, Treviño-Taboada EP, García-Bravo LM. Tumores apendiculares, cistoadenoma mucinoso. Rev Sal Jal. 2021;8(2):119-23.
Baltazar-Alba I, Iñiguez-Martínez C, Vázquez-Isidro E, Campo FM-M del, Ulloa- Robles JJ, Amezcua-Gálvez JE, et al. Prevalencia de neoplasias apendiculares: Revisión clínico-patológica de apendicectomías durante 6 años. Rev Med MD. 2019;10(2):119-24.
Rodríguez Cynthia, Arce Aranda Carlos, Samaniego Castor. Peritonitis aguda secundaria. Causas, tratamiento, pronóstico y mortalidad.: Peritonitis aguda generalizada. Causas, tratamiento, pronóstico y mortalidad. Rev Cir. Párrafo [Internet]. junio de 2014 [citado el 23 de junio de 2023]; 38(1): 18-21. Disponible en: http://scielo.iics.una.py/scielo.php?script=sci_arttext&pid=S2307-04202014000100004&lng=en.
Piñón-García K, Almeida-Esquivel Y, Correa-Borrell M. Adenocarcinoma mucinoso diagnosticado postapendicectomía bajo anestesia general orotraqueal. Revista Electrónica Dr Zoilo E Marinello Vidaurreta. 2021;46(3):2234.
Villegas-Tovar E, González-Chávez MA, Lemus-Ramírez RI, López-Ramírez AY, Faes-Petersen R, Gidi AD-G, et al. Tumores apendiculares como causa de apendicitis aguda. Experiencia de 10 años en un hospital privado. Rev Invest Med Sur Mex. 2016;22(2):76-81.
Ángeles PD, Vega X, Palacios J. Tumor mucoso apendicular. Rev Colomb Cir. 2016;31(1):57-60
Álvarez-Álvarez S, González-Pérez LG, Sánchez-Pérez EA, Madrigal-Téllez MA, Hurtado-López LM. Prevalencia de tumores apendiculares en pacientes operados de apendicectomía en el Hospital General de México Dr. Eduardo Liceaga, revisión a 10 años. Cirujano General. 2016;38(1):7-11.
Trujillo-Díaz JJ, Ruiz-Soriano M, Ortiz de Solórzano-Aurusa J, Andrés-Asenjo BD, Corrales-Cruz D, Beltrán-de Heredia Rentería JP. Neoplasias benignas no carcinoides del apéndice cecal: presentación de 36 casos durante los últimos 17 años en un hospital de tercer nivel. Cir Cir. 2019;87(6):630-5.
Morales AJP, Jiménez DC, Anderson IA, Marrero DF, Machado LP, Loandy SM. Tumor neuroendocrino, mucocele y adenoma tubulo-velloso: tres lesiones infrecuentes en el apéndice cecal: neuroendocrine tumours, mucocele, and tubulovillous adenoma: three uncommon lesions in the cecal appendix. Ars méd. 2021;46(3):32-9.